
Pemulihan dari terkilirnya pergelangan kaki
Yang diperlukan hanyalah satu kesalahan kecil, dan tiba-tiba pergelangan kaki Anda terkilir. Keseleo pergelangan kaki adalah salah satu cedera muskuloskeletal yang paling umum terjadi pada orang-orang dari segala usia, baik atlet maupun orang yang malas bergerak. Cedera terjadi ketika satu atau lebih ligamen di pergelangan kaki teregang atau robek, yang menyebabkan nyeri, pembengkakan, dan kesulitan berjalan. Banyak orang mencoba untuk melawan cedera pergelangan kaki dan tidak mencari perhatian medis. Namun, jika keseleo pergelangan kaki menyebabkan lebih dari sekadar nyeri ringan dan pembengkakan, penting untuk menemui dokter. Tanpa perawatan dan rehabilitasi yang tepat, pergelangan kaki yang cedera parah mungkin tidak dapat pulih dengan baik dan dapat kehilangan rentang gerak dan stabilitasnya, yang mengakibatkan keseleo berulang dan waktu pemulihan yang lebih lama di masa mendatang.
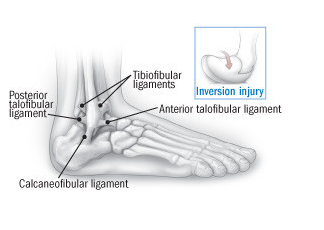
Anatomi keseleo pergelangan kaki
Jenis keseleo pergelangan kaki yang paling umum adalah cedera inversi, atau keseleo pergelangan kaki lateral. Kaki terguling ke dalam, merusak ligamen pergelangan kaki bagian luar — ligamen talofibular anterior, ligamen kalkaneofibular, dan ligamen talofibular posterior. (Ligamen adalah pita jaringan fibrosa yang menghubungkan satu tulang ke tulang lainnya; lihat ilustrasi.)
Ligamen pergelangan kaki
Tingkat keparahan terkilir pergelangan kaki bergantung pada seberapa parah kerusakan yang terjadi dan seberapa tidak stabilnya sendi akibat hal tersebut. Semakin parah terkilirnya, semakin lama waktu pemulihannya (lihat “Tingkat keparahan terkilir pergelangan kaki”).
Tingkat keparahan pergelangan kaki yang terkilit
| Tingkat keparahan | Kerusakan ligamen | Gejala | Waktu pemulihan |
| Tingkat 1 | Peregangan minimal, tidak robek | Nyeri ringan, pembengkakan, dan nyeri tekan. Biasanya tidak ada memar. Tidak ada ketidakstabilan sendi. Tidak ada kesulitan menahan beban. | 1-3 minggu |
| Tingkat 2 | Sebagian ligamen robek | Nyeri sedang, pembengkakan, dan nyeri tekan. Kemungkinan memar. Ketidakstabilan sendi ringan hingga sedang. Kehilangan rentang gerak dan fungsi. Nyeri saat menahan beban dan berjalan. | 3-6 minggu |
| Tingkat 3 | Robek penuh atau pecah | Nyeri hebat, pembengkakan, nyeri tekan, dan memar. Ketidakstabilan yang parah, kehilangan fungsi dan rentang gerak. Tidak dapat menahan beban atau berjalan. | Hingga beberapa bulan |
Cara mengobati pergelangan kaki terkilir
Tujuan pertama adalah mengurangi rasa sakit dan pembengkakan serta melindungi ligamen dari cedera lebih lanjut. Ini biasanya berarti menerapkan metode klasik RICE — istirahat, es, kompresi, dan elevasi. Jika Anda mengalami nyeri dan pembengkakan parah, istirahatkan pergelangan kaki Anda sebanyak mungkin selama 24 hingga 48 jam pertama. Selama waktu tersebut, rendam kaki dan pergelangan kaki Anda dalam air dingin, atau kompres dengan es (pastikan untuk menutupi pergelangan kaki dengan handuk untuk melindungi kulit) selama 15 hingga 20 menit tiga kali sehari, atau hingga pembengkakan mulai mereda.
Untuk mengurangi pembengkakan, kompres pergelangan kaki dengan perban elastis, seperti perban ACE atau pelindung pergelangan kaki elastis. Saat duduk, angkat pergelangan kaki Anda setinggi mungkin — setinggi pinggul Anda, jika memungkinkan. Dalam 24 jam pertama, hindari apa pun yang dapat meningkatkan pembengkakan, seperti mandi air panas, kompres panas, atau obat gosok panas.
Kapan harus menemui dokter
Kecuali gejala Anda ringan atau membaik segera setelah cedera, hubungi dokter Anda. Dokter mungkin ingin segera menemui Anda jika nyeri dan pembengkakan Anda parah, atau jika pergelangan kaki terasa m ati rasa atau jika Anda tidak dapat menahan beban. Dokter akan memeriksa pergelangan kaki dan kaki dan mungkin memanipulasinya dengan berbagai cara untuk menentukan jenis terkilir dan tingkat cedera. Pemeriksaan ini mungkin ditunda selama beberapa hari hingga pembengkakan dan nyeri membaik; sementara itu, lanjutkan dengan program RICE.
Sinar-X tidak secara rutin digunakan untuk mengevaluasi cedera pergelangan kaki. Masalah ligamen merupakan sumber sebagian besar nyeri pergelangan kaki, dan ligamen tidak terlihat pada sinar-X biasa. Untuk memeriksa fraktur, dokter sering menggunakan seperangkat aturan — disebut aturan pergelangan kaki Ottawa, berdasarkan nama tim Kanada yang mengembangkannya — untuk mengidentifikasi area kaki yang nyeri, nyeri tekan, dan ketidakmampuan menahan beban yang mengindikasikan fraktur. Tinjauan atas penelitian yang melibatkan lebih dari 15.000 pasien menyimpulkan bahwa aturan Ottawa mengidentifikasi pasien dengan fraktur pergelangan kaki lebih dari 95% dari waktu.
Cara memperkuat pergelangan kaki setelah terkilir
Untuk pulih sepenuhnya dari terkilir pergelangan kaki, Anda perlu mengembalikan rentang gerak normal sendi pergelangan kaki dan memperkuat ligamen serta otot pendukungnya. Penelitian telah menunjukkan bahwa orang kembali ke aktivitas normal lebih cepat ketika perawatan mereka menekankan pemulihan fungsi pergelangan kaki — sering kali dengan bantuan belat, penyangga, plester, atau perban elastis — daripada imobilisasi (seperti penggunaan gips). Disebut perawatan fungsional, strategi ini biasanya melibatkan tiga fase: rejimen RICE dalam 24 hingga 48 jam pertama untuk mengurangi rasa sakit, pembengkakan, dan risiko cedera lebih lanjut; latihan rentang gerak dan penguatan pergelangan kaki dalam 48 hingga 72 jam; dan latihan untuk meningkatkan daya tahan dan keseimbangan setelah pemulihan berjalan dengan baik.
Umumnya, Anda dapat memulai latihan rentang gerak dan peregangan dalam 48 jam pertama dan harus terus dilakukan hingga Anda terbebas dari rasa sakit seperti sebelum terkilir. Mulailah berolahraga sambil duduk di kursi atau di lantai. Saat pergelangan kaki terkilir Anda membaik, Anda dapat beralih ke latihan berdiri. Jika gejala Anda tidak membaik dalam dua hingga empat minggu, Anda mungkin perlu menemui ahli terapi fisik atau spesialis lainnya.
Latihan untuk membantu memulihkan fungsi dan mencegah cedera
Rentang gerak, peregangan, dan penguatan pergelangan kaki: 1–2 minggu pertama
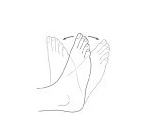
Tekuk. Letakkan tumit kaki yang cedera di lantai. Tarik jari-jari kaki dan telapak kaki ke arah tubuh sejauh mungkin. Lepaskan. Lalu arahkan menjauh dari tubuh sejauh mungkin. Lepaskan. Ulangi sesering mungkin pada minggu pertama
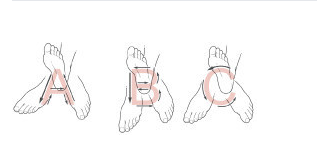
Alfabet pergelangan kaki. Dengan tumit di lantai, tulis semua huruf kapital alfabet dengan jempol kaki Anda, buat huruf-huruf tersebut sebesar mungkin
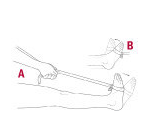
Tekan ke bawah, tarik ke belakang. Lingkarkan karet gelang atau pipa di sekeliling kaki, pegang dengan kencang (A). Tekan jari-jari kaki ke arah luar dan ke bawah. Tahan selama beberapa detik. Ulangi sebanyak 30 kali. Ikat salah satu ujung karet gelang ke kaki meja atau kursi (B). Lingkarkan ujung lainnya di sekeliling kaki. Tarik kaki perlahan ke arah Anda. Tahan selama beberapa detik. Ulangi sebanyak 30 kali.
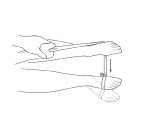
Eversi pergelangan kaki. Duduk di lantai, dengan karet gelang atau selang yang diikatkan di sekitar kaki yang cedera dan ditambatkan di sekitar kaki yang tidak cedera, perlahan-lahan putar kaki yang cedera ke arah luar. Ulangi sebanyak 30 kali
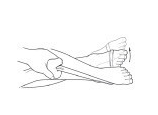
Inversi pergelangan kaki. Duduk di lantai, silangkan kaki dengan kaki yang cedera di bawahnya. Dengan karet gelang atau selang elastis di sekitar kaki yang cedera dan diikatkan di sekitar kaki yang tidak cedera, putar kaki yang cedera ke dalam secara perlahan. Ulangi sebanyak 30 kali
Peregangan dan penguatan: Minggu ke 3–4
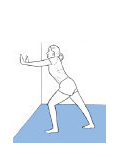
Peregangan sambil berdiri. Berdirilah dengan jarak satu lengan dari dinding. Letakkan kaki yang cedera di belakang kaki lainnya, jari-jari kaki menghadap ke depan. Jaga tumit tetap di bawah dan lutut belakang tetap lurus. Tekuk lutut depan secara perlahan hingga Anda merasakan betis meregang di kaki belakang. Tahan selama 15–20 detik. Ulangi 3–5 kali
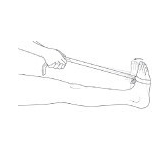
Peregangan sambil duduk. Lingkarkan karet gelang atau pipa elastis di seputar telapak kaki. Jaga lutut tetap lurus, tarik karet gelang perlahan-lahan hingga Anda merasakan betis bagian atas meregang. Tahan selama 15 detik. Ulangi 15–20 kali.
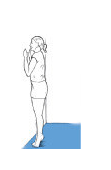
Berdirilah menghadap dinding dengan kedua tangan di dinding untuk menjaga keseimbangan. Berdirilah dengan jari-jari kaki. Tahan selama 1 detik, lalu turunkan tubuh secara perlahan ke posisi awal. Ulangi 20–30 kali. Saat tubuh Anda menjadi lebih kuat, lakukan latihan ini dengan menjaga berat badan Anda hanya pada sisi yang cedera saat Anda menurunkan tubuh

Peregangan. Berdirilah dengan jari-jari kaki dan telapak kaki yang cedera di atas buku atau tepi tangga. Tumit Anda harus tidak menyentuh tanah. Gunakan dinding, kursi, atau pagar untuk menjaga keseimbangan. Pegang kaki Anda yang lain agar tidak menyentuh tanah di belakang Anda, dengan lutut sedikit ditekuk. Turunkan tumit secara perlahan. Tahan posisi tersebut selama 1 detik. Kembali ke posisi awal. Ulangi hingga 15 kali, beberapa kali sehari. Latihan ini dapat memberi banyak tekanan pada pergelangan kaki, jadi mintalah izin dari dokter sebelum mencobanya

Terapis fisik dan okupasi sering kali menggunakan berbagai pendekatan saat merawat penyintas stroke untuk memulihkan keterampilan motorik mereka. Pendekatan Brunnstrom, yang dikembangkan oleh terapis fisik Swedia Signe Brunnstrom pada tahun 1960-an, merupakan pendekatan yang dikenal luas dan berpengaruh dalam rehabilitasi stroke. Pendekatan ini berfokus pada pemahaman dan memfasilitasi perkembangan alami pemulihan motorik. Pendekatan Brunnstrom juga dapat digunakan untuk mengevaluasi keterampilan motorik sebelum dan selama terapi guna menilai kemajuan menuju pemulihan penuh (1). Penting untuk dicatat bahwa pendekatan ini biasanya tidak diajarkan dan dipraktikkan secara umum lagi.
Dengan memahami tahapan Brunnstrom dalam pemulihan stroke, penyintas stroke dan keluarga mereka akan memiliki pemahaman yang lebih jelas tentang apa yang diharapkan selama proses pemulihan. Mengetahui bahwa pemulihan biasanya berlangsung melalui beberapa tahapan dapat mengurangi kecemasan dan frustrasi pasien dengan menetapkan harapan yang realistis untuk perbaikan dari waktu ke waktu.
Tujuh tahapan Brunnstrom dijelaskan di bawah ini, masing-masing dengan contoh latihan terapi yang sesuai. Konsekuensi umum yang memengaruhi pemulihan keterampilan motorik setelah stroke juga dibahas.
Apa saja Tahapan Brunnstrom dalam Pemulihan Stroke?
Perlu dicatat bahwa meskipun tahapan Brunnstrom menyediakan kerangka kerja umum untuk memahami perkembangan pemulihan motorik setelah stroke, tidak semua individu akan mengikuti urutan berurutan saat mereka menjalani tahapan ini selama rehabilitasi stroke dengan terapi fisik (PT) dan terapi okupasi (OT).
Perkembangan melalui tahapan Brunnstrom dapat sangat bervariasi dari orang ke orang, dan penting bagi para profesional perawatan kesehatan untuk mengenali dan mengakomodasi perbedaan individu. Selain itu, National Institutes of Health (NIH) menyatakan bahwa memulai program PT/OT dalam 2-3 bulan pertama setelah stroke lebih baik, karena menunda terapi ini umumnya tidak menghasilkan hasil rehabilitasi yang berhasil untuk keterampilan motorik penyintas stroke (2).
Tujuh tahap pemulihan stroke menurut Brunnstrom adalah (3):
Tahap 1: Tahap Flacciditas
Tahap 2: Munculnya Spastisitas
Tahap 3: Meningkatnya Spastisitas
Tahap 4: Menurunnya Spastisitas
Tahap 5: Kombinasi Gerakan Kompleks
Tahap 6: Spastisitas Hilang
Tahap 7: Kembalinya Fungsi Normal
Otot-otot tubuh tersusun dari jutaan serat otot, dan saraf memungkinkan serat-serat ini berkontraksi dan rileks. Pada gilirannya, hal ini memungkinkan otot-otot itu sendiri berkontraksi, rileks, dan bekerja sama secara mulus untuk menghasilkan gerakan. Bergantung pada tingkat keparahan cedera otak akibat stroke, sinyal normal yang dikirim oleh otak ke sumsum tulang belakang dan ke serat otot dapat terpengaruh secara negatif. Aktivitas sendi-otot ini, atau sinergi, yang terjadi selama gerakan apa pun adalah dasar dari tujuh tahap Brunnstrom yang memandu rencana rehabilitasi khusus pasien.
Tahap 1 Brunnstrom – Tahap Kelesuan
Tahap 1 dari Pendekatan Brunnstrom adalah Kelesuan. Kelesuan biasanya ditandai dengan tidak adanya gerakan sukarela sama sekali pada otot yang terpengaruh. Selain itu, refleks dan sensasi anggota tubuh mungkin tidak ada. Individu dalam tahap kelesuan biasanya memerlukan bantuan tingkat tinggi untuk aktivitas sehari-hari, karena mereka tidak dapat menggerakkan anggota tubuh yang terpengaruh sejauh mana pun. Karena kurangnya tonus dan gerakan otot, ada peningkatan risiko komplikasi seperti ulkus dekubitus (luka baring), dan trombosis vena (bekuan darah). Untuk mencegah kekakuan dan atrofi otot, terapis fisik atau okupasi dapat menggerakkan bagian tubuh secara pasif untuk mempertahankan kapasitas gerakannya di masa mendatang.
Otak terdiri dari dua belahan yang terbagi menjadi kiri dan kanan, dan sisi tubuh yang berlawanan dari belahan yang cedera adalah sisi yang biasanya terkena dampak kelumpuhan atau kelemahan. Hemiparesis–kelemahan sebagian dari satu sisi tubuh– memengaruhi 65% dari semua orang yang mengalami stroke (4). Jika impuls saraf tidak lagi mencapai serabut otot terkait, penderita stroke tidak akan mampu menggerakkan anggota tubuh yang terpengaruh dan akibatnya tidak dapat menggunakannya untuk gerakan tubuh yang normal.
Intervensi OT/PT pada Tahap Flacciditas bertujuan untuk memberikan stabilitas sendi, memberikan stimulasi sensorik, “membangunkan” otot, dan melatih otak. Intervensi dapat mencakup peregangan pasif, edukasi tentang posisi optimal, menahan beban dengan lembut, mobilisasi jaringan lunak, edukasi ulang sensorik, stimulasi listrik, dan aktivitas untuk membangun kesadaran dan integrasi sisi flaccid ke dalam transfer dan tugas sehari-hari.
Penting untuk dicatat bahwa tahap flaccid adalah fase awal dan seringkali sementara dari pemulihan stroke. Seiring berjalannya waktu, dengan rehabilitasi dan terapi yang tepat, beberapa individu berkembang ke tahap berikutnya di mana mereka mendapatkan kembali beberapa tonus otot, gerakan, dan kontrol atas anggota tubuh mereka yang terpengaruh.
Tahap 2 Brunnstrom – Munculnya Spastisitas
Tahap 2 dari Pendekatan Brunnstrom ditandai dengan munculnya spastisitas, yang merupakan bentuk kekakuan otot dan peningkatan tonus otot. Tahap ini sering disebut sebagai “tahap spastisitas” dan merupakan fase transisi dalam pemulihan pasca-stroke. Ciri-ciri utama Tahap 2 meliputi perkembangan refleks spastik, kurangnya kontrol volunter, munculnya refleks dasar, dan peningkatan kekuatan otot.
Saat cedera otak mulai pulih dan berbagai impuls saraf ke sumsum tulang belakang kembali bekerja, korban stroke mungkin mulai mampu melakukan gerakan-gerakan kecil seperti menggoyangkan beberapa jari atau sedikit mengangkat kaki. Namun, tidak semua serat otot selama tahap-tahap ini menerima instruksi yang cukup, yang mengarah pada perkembangan spastisitas. Misalnya, gerakan kaki ke samping dapat menyebabkannya menekuk lutut tanpa disengaja. Demikian pula, menggerakkan tangan di pergelangan tangan dapat menyebabkan jari-jari menekuk atau melengkung. Meskipun penderita stroke mungkin senang karena bisa menggerakkan tangannya lagi, spastisitas jari-jarinya mungkin membuatnya mustahil untuk memegang benda pada titik ini.
Penting untuk dicatat bahwa Tahap 2 merupakan fase transisi, dan tujuan akhir rehabilitasi selama tahap ini adalah untuk mengurangi spastisitas secara bertahap dan mendorong gerakan yang lebih terkendali dan terarah. Strategi terapi dapat mencakup latihan peregangan untuk mengelola spastisitas, latihan rentang gerak pasif dan aktif, dan aktivitas yang mendorong gerakan sukarela di luar pola sinergis.
Penting juga untuk memperhatikan kesadaran penuh sehingga individu belajar untuk mengurangi gerakan kompensasi yang mendorong pola disfungsional serta belajar untuk secara sadar memberi sinyal niat untuk mengendurkan otot yang terlalu aktif.
Tahap 3 Brunnstrom – Peningkatan Spastisitas
Tahap 3 Pendekatan Brunnstrom didefinisikan oleh perkembangan spastisitas lebih lanjut dan munculnya pola gerakan yang sinergis. Tahap ini sering disebut sebagai “tahap gerakan sukarela”. Karakteristik tahap 3 meliputi peningkatan spastisitas lebih lanjut, munculnya pola sinergis yang kuat, munculnya kontrol motorik, dan refleks spastik yang berkelanjutan.
Seiring dengan meningkatnya kemampuan menggerakkan ekstremitas yang sebelumnya lemah, spastisitas sering kali meningkat. Mengingat kecemasan dan depresi yang meningkat umumnya terjadi pada individu pasca-stroke, peningkatan spastisitas dapat menyebabkan rasa putus asa terhadap PT dan/atau OT. Ini bukan saatnya untuk berkecil hati.
Tahap 3 juga merupakan periode transisi saat individu terus mendapatkan kembali kontrol dan fungsi motorik. Tujuan terapi selama tahap ini adalah untuk membangun gerakan sukarela yang muncul, secara bertahap mengurangi dominasi pola sinergis, dan berupaya mencapai kemandirian yang lebih besar dalam aktivitas sehari-hari. Seperti tahap sebelumnya, jangka waktu untuk maju melalui Tahap 3 bervariasi dari orang ke orang, dan rencana terapi disesuaikan untuk mendukung perjalanan unik individu menuju pemulihan.
Penting juga untuk memanfaatkan opsi perawatan yang melawan “tidak digunakannya kembali anggota tubuh karena kesalahan”. Terapi gerakan yang disebabkan oleh kendala, latihan berulang untuk tugas-tugas yang berharga, penerapan latihan ketahanan yang tepat, intervensi robotik yang dibantu, stimulasi listrik fungsional, penggunaan ortotik dinamis, dan antarmuka komputer-otak non-invasif, dapat menjadi pilihan.
Tahap 4 Brunnstrom – Penurunan Spastisitas
Tahap 4 Pendekatan Brunnstrom ditandai dengan penurunan kekakuan dan rigiditas otot yang terkait dengan spastisitas. Karena keterampilan gerakan yang dipelajari seseorang pada masa bayi dan anak usia dini, seperti berjalan dan makan sendiri, dapat menjadi ingatan yang terhapus karena stroke, terapis fisik/okupasi mungkin perlu membantu pasien mereka untuk mempelajari kembali keterampilan ini.
Saat berbagai gerakan fisik ini dilatih, spastisitas yang dialami saat mengangkat cangkir atau sendok ke mulut misalnya, dapat berkurang secara bertahap. Pada tahap ini, terapis dapat memperkenalkan latihan yang melibatkan gerakan yang lebih kompleks serta latihan peningkatan kekuatan yang memerlukan koordinasi fisik yang lebih baik. Seorang penyintas stroke akan menemukan bahwa terkadang berkurangnya spastisitas mereka akan meningkatkan kemungkinan di masa mendatang kemampuan mereka untuk melakukan aktivitas kehidupan sehari-hari (ADL) secara mandiri, seperti membawa sepiring makanan ke meja dapur, tanpa cedera.
Terlibat dalam program latihan terapeutik, termasuk gerakan yang diperlukan untuk melakukan aktivitas sehari-hari, segera setelah stroke sangat penting untuk menghilangkan spastisitas sepenuhnya. Saat spastisitas menurun, orang yang terkena stroke dapat mulai melakukan latihan PT/OT yang ditujukan untuk meningkatkan rentang gerak sendi secara signifikan. Agar seseorang dapat berjalan menanjak dengan aman untuk latihan aerobik atau mengunjungi rumah teman di dekatnya, rentang gerak sendi tingkat tinggi umumnya diperlukan.
Brunnstrom Tahap 5 – Kombinasi Gerakan Kompleks
Tahap 5 dari Pendekatan Brunnstrom adalah fase pemulihan di mana rentang gerak sendi meningkat ke tingkat di mana penyintas stroke dapat melakukan kombinasi gerakan kompleks. Tahap ini menandai titik di mana banyak orang dewasa paruh baya dan lanjut usia tidak hanya mampu melakukan aktivitas sehari-hari dasar tanpa banyak berpikir, tetapi juga terlibat dalam aktivitas kompleks seperti memanjat tangga, joging, atau mengemudikan mobil.
Sebagai komponen kombinasi gerakan kompleks, “rentang gerak” adalah istilah yang digunakan untuk menggambarkan tingkat kemampuan seseorang dalam menggerakkan sendi hingga kemampuan normalnya yang terbesar. Untuk memaksimalkan fleksibilitas setiap sendi, sesi terapi fisik dan/atau terapi okupasi untuk penyintas stroke baru-baru ini biasanya mencakup berbagai latihan rentang gerak pasif dan aktif. Misalnya, saat seseorang mengangkat garpu atau sendok untuk makan, gerakan jari dan pergelangan tangan yang berbeda diperlukan agar garpu atau sendok dapat mencapai mulut. Kompleksitas tugas ini dapat dibuat semakin sulit, dimulai dengan memegang garpu, kemudian mencoba memutar garpu untuk mengambil makanan, lalu maju dengan mengangkat garpu ke arah mulut. Dalam latihan ini, latihan adalah kunci sinergi otot untuk membawa garpu atau sendok ke mulut daripada jatuh ke meja atau lantai.
Seorang penyintas stroke perlu mampu memperoleh kembali kombinasi gerakan kompleks agar dapat melakukan tugas rutin mereka dengan lebih mudah. Khususnya, otonomi dalam melakukan aktivitas sehari-hari terkait erat dengan pengalaman kualitas hidup yang baik (5). Oleh karena itu, mengembangkan kembali kemampuan untuk makan sendiri, berpakaian/melepas pakaian, dan berjalan setelah terkena stroke merupakan tujuan penting. Mencapai rentang gerak yang cukup di semua sendi merupakan aspek yang memungkinkan kemandirian bertindak yang lebih baik di masa mendatang. Aktivitas sehari-hari juga dapat dimodifikasi dan dilakukan dengan satu tangan.
Tahap 6 Brunnstrom – Spastisitas Hilang dan Koordinasi Meningkat
Selama Tahap 6 Pendekatan Brunnstrom, spastisitas menghilang pada pasien. Hasilnya, mereka akan mulai merasakan fleksibilitas dan sinergi kelompok otot, kekuatan otot, dan memperoleh rentang gerak yang fungsional, yang semuanya untuk meningkatkan koordinasi secara keseluruhan. Penyintas stroke sering mengalami kecanggungan saat melakukan aktivitas sehari-hari hingga kapasitas mereka untuk melakukan gerakan fisik rumit yang diperlukan untuk koordinasi yang tepat pulih kembali.
Meningkatkan koordinasi antara ekstremitas atas dan bawah menjadi fokus penting dalam tahap ini, mengingat kecelakaan dan cedera dapat terjadi akibat kecanggungan selama aktivitas seperti bangun dari tempat tidur, berjalan ke kamar mandi, dan memasak/menyiapkan makanan. Selama rehabilitasi stroke PT dan/atau OT, teknik terapi dalam rencana perawatan terapis fisik dan/atau okupasi ditujukan untuk menghilangkan spastisitas sekaligus meningkatkan koordinasi fisik.
Sasaran Tahap 6 adalah terlibat dalam tugas yang memerlukan tingkat koordinasi lebih tinggi dibanding tahap sebelumnya. Penyintas stroke akan memperoleh kemampuan cukup untuk menjalankan aktivitas normal dengan aman sehingga pengawasan program di bawah OT atau PT terampil tidak lagi diperlukan.
Tahap 7 Brunnstrom – Kembalinya Fungsi Normal
Tahap 7 dari Pendekatan Brunnstrom terjadi saat fungsi penyintas stroke dinilai kembali ke tingkat sebelum stroke atau bahkan mungkin lebih baik daripada sebelum stroke. Meskipun tujuan optimal adalah kembali ke fungsi sebelum stroke, masalah kesehatan lainnya, gangguan kognitif dan/atau perilaku, lokasi stroke, dan tingkat keparahan stroke dapat memengaruhi prognosis dan kemungkinan kembalinya fungsi normal.
Pengulangan rentang gerak dan latihan kekuatan harian seperti yang ditentukan oleh PT dan/atau OT, serta latihan berulang dari aktivitas rutin sebelumnya, dapat memfasilitasi peningkatan fungsi. Pada gilirannya, kembalinya ke kehidupan yang lebih mandiri ini dapat meningkatkan kualitas hidup penyintas stroke secara keseluruhan.
Mengapa Tahapan Brunnstrom Penting dalam Rehabilitasi Stroke?
Terapis fisik dan okupasi biasanya melakukan penilaian keparahan berskala pada penyintas stroke yang merupakan pasien baru mereka. Hal ini terkait dengan Tahapan Brunnstrom dan disebut sebagai Tes Penilaian Brunnstrom Fugl-Meyer (6). Pendekatan ini memungkinkan strategi perawatan PT dan/atau OT yang dipersonalisasi yang berpusat pada situasi dan kebutuhan unik penyintas stroke. Sementara individu tertentu mungkin menjalani gaya hidup yang relatif tidak aktif sebelum stroke, yang lain mungkin menjalani gaya hidup aktif atau mempertahankan rutinitas kebugaran yang teratur. Lebih jauh, penilaian ulang pada pasien pasca-stroke dilakukan secara teratur agar terapis dapat mengukur kemajuan dari waktu ke waktu, serta membantu dalam memprediksi hasil pemulihan stroke.
Dengan menilai ulang dan menyesuaikan rencana perawatan secara berkala, latihan, ADL, dan frekuensi pengulangan dapat disesuaikan untuk lebih memenuhi kebutuhan aktual pasien stroke tertentu. Pentingnya tujuh tahapan bagi pasien stroke, anggota keluarga, teman, dan pembantu kesehatan pribadi adalah bahwa harapan yang realistis dapat ditingkatkan. Hal ini, pada gilirannya, meningkatkan motivasi untuk berpartisipasi dalam program latihan.
Bagi penyintas stroke yang mengalami stroke sedang hingga berat, sesi terapi fisik dan/atau terapi okupasi masih dapat membantu mereka mengimbangi keterampilan motorik yang hilang secara permanen agar dapat hidup mandiri semampunya. Lebih jauh lagi, mempromosikan optimisme dan pandangan positif secara keseluruhan dapat meningkatkan motivasi pada pasien stroke yang mengalami penurunan antusiasme terhadap terapi fisik/terapi okupasi sebagai akibat dari hilangnya keterampilan motorik dan kemandirian.
Mengintegrasikan Teknik Terapi dengan Tahapan Brunnstrom untuk Rehabilitasi Stroke
Hasil pemulihan yang ditargetkan menginformasikan rejimen latihan individual yang dibuat oleh terapis fisik dan okupasi untuk para penyintas stroke. Teknik terapi dapat bersifat pasif, termasuk pijat, stimulasi listrik pada anggota tubuh, dan latihan rentang gerak sementara latihan dengan bantuan aktif dapat mencakup melempar bola pantai ke arah pasien untuk menangkapnya.
Untuk penyintas stroke yang mengalami kelemahan pada tangan, mengangkat beban ringan yang dialihkan ke beban yang semakin berat dari waktu ke waktu dapat dimasukkan ke dalam rencana perawatan untuk meningkatkan kekuatan tangan. Melatih ketangkasan jari dengan mengetik pada mesin tik manual atau menekan tombol pada papan permainan dapat digunakan pada beberapa pasien, sementara memanfaatkan peralatan pusat kebugaran yang umum dapat digunakan dalam merawat yang lain. Terapis fisik dan okupasi biasanya mencoba membuat rencana perawatan yang menggabungkan latihan yang terkait dengan aktivitas yang dinikmati oleh penyintas stroke.
Hubungan Dampak Kognitif Stroke pada Teknik Terapi dan Kembalinya Fungsi Mandiri
Selain tantangan memori jangka pendek, gangguan dalam pengambilan keputusan dan pemecahan masalah dapat memengaruhi pemulihan fungsi fisik anggota tubuh. Seorang penyintas stroke tidak hanya tidak dapat melakukan latihan dan aktivitas tertentu tanpa masukan dari terapis fisik atau okupasi, tetapi seseorang yang sedang dalam pemulihan dari stroke mungkin tidak menyadari bahwa membawa benda berat dengan tangan yang lemah dan/atau spastisitas dapat mengakibatkan benda tersebut terjatuh.
Oleh karena itu, pemanfaatan tahapan Brunnstrom sebagai alat penilaian dan panduan perencanaan perawatan dapat membantu orang yang pernah mengalami stroke untuk memahami aktivitas apa yang dapat mereka lakukan secara mandiri dengan aman di setiap tahap pemulihan mereka.
Menjelajahi Tahapan Brunnstrom: Apa Keterbatasannya?
Fokus utama dari tujuh tahapan Brunnstrom adalah pada pengembangan keterampilan motorik, bukan pada dampak psikologis stroke yang dapat membuat penyintas merasa terlalu kewalahan untuk berkonsentrasi mengasah keterampilan penting guna mendapatkan kembali kemandirian sepenuhnya. Periode awal pemulihan dari stroke sering kali ditandai oleh kelelahan berkala dan intens, yang dapat mengganggu pelaksanaan latihan dan aktivitas PT dan/atau OT pada tingkat yang optimal untuk kembali sepenuhnya ke fungsi sebelum stroke.
Nomenklatur Historis yang Berubah untuk Tahapan Brunnstrom
Signe Brunnstrom awalnya menggambarkan enam tahapan pemulihan stroke (7). Mengingat meningkatnya pengetahuan neurofisiologis, tahap ketujuh – kembalinya fungsi normal – ditambahkan oleh Brunnstrom pada tahun 1970-an (8). Penambahan tahap ketujuh ini sejalan dengan pengakuan bahwa pemulihan keterampilan motorik yang lengkap mungkin tidak benar-benar sama dengan kembalinya fungsi normal. Misalnya, seorang penyintas stroke mungkin telah pulih sepenuhnya dari semua keterampilan motorik yang dibutuhkan untuk mengendarai mobil, tetapi masih belum memiliki kecepatan refleksif yang dibutuhkan untuk menghindari kecelakaan mobil. Oleh karena itu, mencapai tahap pemulihan ketujuh diperlukan agar individu tersebut dapat kembali mengemudi dengan aman.
Ada lebih dari satu konvensi penamaan (nomenklatur) yang digunakan untuk masing-masing dari tujuh tahap Brunnstrom dalam kurikulum pelatihan terapis fisik dan materi pendidikan, serta blog, tetapi deskripsi masing-masing tahap tetap sama. Oleh karena itu, Anda mungkin membaca kata-kata yang sedikit berbeda pada judul masing-masing tahap, tergantung pada artikel blog, artikel jurnal medis yang ditinjau sejawat, atau buku teks (9-10).
Memberdayakan Pemulihan dari Stroke melalui Tahapan Brunnstrom
Tahapan Brunnstrom dapat menjadi panduan bagi penyintas stroke dan tenaga kesehatan dalam mendapatkan kembali keterampilan motorik yang diperlukan untuk mandi sendiri, menggunakan ponsel untuk berinteraksi dengan anggota keluarga dan teman, serta tugas rutin lainnya. Pada akhirnya, hal ini dapat memungkinkan baik penyintas stroke maupun tenaga kesehatan untuk memahami apa saja yang harus dilakukan dalam rencana perawatan pemulihan dari stroke sehingga orang yang pernah mengalami stroke dapat menerima perawatan individual yang akan meningkatkan kualitas hidup. Penting untuk dicatat lagi bahwa pendekatan ini biasanya tidak lagi diajarkan dan dipraktikkan secara umum. Banyak penyintas stroke yang mampu pulih atau bahkan melampaui tingkat keterampilan motorik sebelum stroke ketika terapi fisik dan/atau terapi okupasi (OT) dipadukan dengan cepat dan berkelanjutan selama sejumlah sesi yang diperlukan untuk pemulihan penuh.
References:
Penanganan Kedaruratan Penderita Stroke
KEJANG KEJANG
Jika pasien stroke mengalami kejang, pertolongan pertama harus dilakukan dengan hati-hati agar tidak memperburuk kondisi pasien. Berikut langkah-langkahnya:
✅ Pastikan area aman dari benda berbahaya seperti meja, kursi, atau barang keras yang bisa melukai pasien.
✅ Longgarkan pakaian terutama di leher agar pasien bisa bernapas lebih mudah.
✅ Jangan panik, fokuslah pada penanganan.
✅ Baringkan pasien di lantai atau permukaan datar untuk mencegah jatuh.
✅ Miringkan tubuh pasien ke satu sisi (posisi miring ke kiri lebih disarankan) untuk mencegah tersedak oleh ludah atau muntahan.
✅ Topang kepala pasien dengan sesuatu yang lembut, seperti bantal atau jaket yang dilipat.
❌ Jangan menahan gerakan kejangnya karena bisa melukai otot atau sendi.
❌ Jangan memasukkan benda apa pun ke dalam mulut pasien (sendok, kain, atau tangan) karena bisa menyebabkan patah gigi atau tersedak.
❌ Jangan menuangkan air atau obat ke dalam mulut saat kejang masih berlangsung.
⏱ Jika kejang berlangsung kurang dari 2 menit, biasanya akan berhenti sendiri.
⚠ Jika kejang berlangsung lebih dari 5 menit atau berulang tanpa sadar, segera cari bantuan medis!
✅ Periksa pernapasan: Jika pasien tidak bernapas, lakukan RJP (Resusitasi Jantung Paru).
✅ Cek kesadaran: Ajak bicara, tanyakan namanya atau minta menggerakkan tangan dan kaki.
✅ Pantau tanda-tanda stroke lain seperti wajah mencong, lemah di satu sisi tubuh, atau kesulitan berbicara.
✅ Segera bawa ke rumah sakit untuk penanganan lebih lanjut.
🚨 Jika kejang berlangsung lebih dari 5 menit
🚨 Jika pasien tidak sadar setelah kejang berhenti
🚨 Jika kejang berulang tanpa sadar sepenuhnya
🚨 Jika ada kesulitan bernapas atau wajah membiru
Stroke dengan kejang bisa menjadi tanda kondisi serius, jadi bertindak cepat dan dapatkan bantuan medis sesegera mungkin! 🚑
TERSEDAK
Penanganan tersedak tergantung pada tingkat keparahannya: ringan, sedang, dan berat. Berikut langkah-langkah yang harus dilakukan:
✅ Tindakan:
Biarkan orang tersebut terus batuk untuk mengeluarkan benda asing secara alami.
Jangan menepuk punggungnya karena bisa membuat benda asing turun lebih dalam.
Anjurkan untuk minum sedikit air jika masih bisa menelan dengan baik.
⚠ Jangan memasukkan tangan ke dalam mulut untuk mengambil benda asing, karena bisa memperburuk keadaan.
✅ Tindakan:
Teknik Tepukan Punggung (Back Blows)
Berdiri di belakang korban dan sedikit miringkan tubuhnya ke depan.
Beri 5 tepukan kuat di punggung bagian tengah dengan pangkal telapak tangan.
Teknik Dorongan Perut (Abdominal Thrusts / Heimlich Maneuver)
Berdiri di belakang korban, lingkarkan tangan di perutnya.
Letakkan satu tangan mengepal di antara pusar dan tulang dada, lalu genggam dengan tangan lainnya.
Tekan ke dalam dan ke atas dengan cepat sebanyak 5 kali.
⚠ Jika korban hamil atau obesitas, gunakan dorongan dada (Chest Thrusts) dengan menekan dada bagian bawah.
✅ Tindakan Darurat:
Jika korban masih sadar:
Segera lakukan kombinasi 5 back blows + 5 abdominal thrusts.
Jika masih tersedak, ulangi sampai benda keluar atau korban kehilangan kesadaran.
Jika korban tidak sadar:
Baringkan korban di permukaan datar dan panggil bantuan medis segera (118 atau ambulans).
Lakukan RJP (Resusitasi Jantung Paru):
30 kompresi dada di tengah dada dengan kecepatan 100-120 kali per menit.
Buka mulut korban, cek apakah ada benda asing, jika terlihat ambil dengan jari.
Beri 2 napas buatan jika bisa, lalu lanjutkan kompresi.
Ulangi sampai bantuan medis datang.
Kesimpulan:
🔹 Tersedak ringan → Biarkan batuk.
🔹 Tersedak sedang → Gunakan back blows dan Heimlich Maneuver.
🔹 Tersedak berat → Lakukan pertolongan darurat + RJP jika korban tak sadar.
⚠ Jika korban anak-anak atau bayi, teknik Heimlich dan RJP harus disesuaikan agar tidak melukai mereka.
Cepat bertindak bisa menyelamatkan nyawa! 🚑
Heimlich Maneuver, Pertolongan Pertama untuk Orang yang Tersedak
Cara Melakukan Heimlich Maneuver
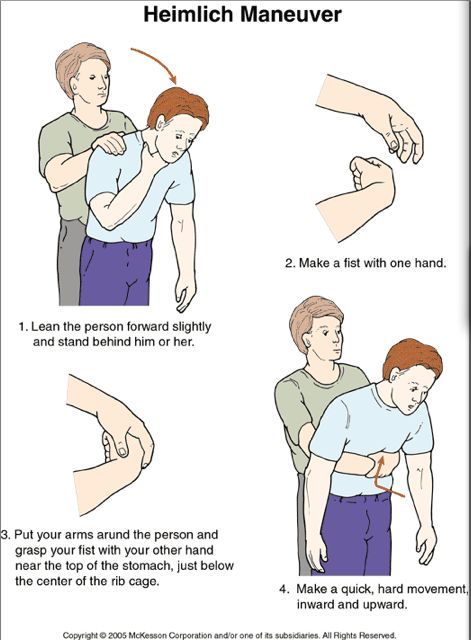
Heimlich maneuver perlu dilakukan pada orang tersedak yang menunjukkan ciri-ciri, seperti sulit bernapas atau berbicara, posisi tangan memegang leher, dan tidak bisa batuk untuk mengeluarkan benda yang menyangkut di tenggorokan.
Berikut ini adalah cara melakukan Heimlich maneuver berdasarkan usia dan kondisi orang yang tersedak:
Heimlich maneuver untuk orang dewasa dan anak-anak
Untuk menolong orang dewasa atau anak-anak berusia di atas 1 tahun yang tersedak, Anda bisa melakukan Heimlich maneuver dengan cara berikut ini:
Bantu orang yang tersedak untuk berdiri, lalu posisikan badan Anda di belakang orang tersebut. Jika yang tersedak adalah anak-anak, berlututlah di belakangnya.
Bungkukkan tubuh orang yang tersedak.
Pukul punggungnya dengan telapak tangan Anda sebanyak 5 kali.
Lingkarkan tangan Anda di sekitar pinggang orang yang tersedak.
Kepalkan salah satu tangan Anda dan letakkan tangan yang lain di atasnya, lalu tempatkan di atas pusar orang yang tersedak.
Tekan kepalan tangan ke perutnya dan sentakkan ke atas. Ulangi gerakan ini sebanyak 10 kali atau hingga benda yang menyumbat tenggorokan keluar.
Bila orang yang tersedak pingsan setelah dilakukan Heimlich maneuver, baringkan ia dalam posisi telentang dan segera minta bantuan medis dari rumah sakit terdekat. Sambil menunggu petugas medis tiba, lakukan resusitasi jantung paru (CPR).
Heimlich maneuver untuk ibu hamil atau penderita obesitas
Prosedur Heimlich maneuver pada ibu hamil atau penderita obesitas hampir sama dengan orang biasa. Perbedannya hanya pada posisi melingkarkan dan meletakkan kepala tangan Anda.
Pada orang hamil atau obesitas, Anda harus melingkarkan dan meletakkan kepalan tangan sedikit lebih tinggi, yaitu di sekitar area tulang dada atau payudaranya.
Heimlich maneuver untuk bayi
Untuk menolong bayi yang tersedak, Anda dapat melakukan Heimlich maneuver dengan langkah berikut ini:
Duduk dan topang bayi dengan lengan Anda, lalu tengkurapkan tubuhnya pada salah satu paha.
Posisikan kepala bayi lebih rendah dari punggungnya.
Pukul punggungnya pelan-pelan dengan telapak tangan sebanyak 5 kali.
Jika benda asing yang menghambat jalan napas bayi tidak keluar, posisikan bayi dalam keadaan telentang.
Letakkan 2 jari Anda di tengah tulang dadanya dan tekan dengan cepat sebanyak 5 kali.
Ulangi rangkaian tindakan ini dari awal, bila benda asing belum keluar juga.
Heimlich maneuver untuk diri sendiri
Tak hanya dilakukan untuk orang lain, Heimlich maneuver juga bisa dilakukan saat diri sendiri tersedak. Jika Anda tersedak, lakukan Heimlich maneuver secara mandiri dengan langkah berikut ini:
Kepalkan tangan Anda dan letakkan sedikit di atas pusar.
Dorong kepalan tangan ke dalam perut dan gerakkan ke atas sebanyak 10 kali atau hingga benda yang tersangkut keluar dari tenggorokan.
Anda juga bisa menggunakan punggung kursi untuk menekan perut.
Jika Heimlich maneuver berhasil dilakukan untuk mengatasi kondisi tersedak, Anda atau orang yang tersedak tetap perlu mendapatkan pertolongan medis dari dokter. Hal ini penting dilakukan untuk memastikan tidak ada benda asing yang tertinggal di jalan napas.
Bila masih memiliki pertanyaan tentang cara melakukan Heimlich maneuver atau masih bingung untuk melakukannya, Anda bisa berkonsultasi dengan dokter.
Bagi pasien stroke, teknik pijat seperti gentle stroking (usapan lembut) , kneading (pijatan) , and lymphatic drainage dapat membantu mengurangi pembengkakan, meningkatkan sirkulasi, dan menambah rentang gerak, sekaligus meningkatkan relaksasi dan berpotensi mengurangi kecemasan dan depresi. Berikut ini adalah uraian lebih rinci tentang teknik pijat dan manfaatnya bagi pasien stroke:
Teknik:
Effleurage (Sentuhan Lembut):
Petrissage / Kneading(Pijatan):
Drainase Limfatik:
Peregangan Pasif (Passive stretching):
Tapotement (Perkusi):
Gesekan (friction):
Getaran (vibrasi):
Manfaat Pijat untuk Pasien Stroke:
Pijat dapat membantu meningkatkan drainase limfatik, yang dapat mengurangi pembengkakan di area yang terkena stroke.
Pijat dapat membantu meningkatkan aliran darah ke area yang terkena stroke, yang dapat membantu mengurangi rasa sakit dan meningkatkan fungsi.
Pijat dapat membantu meningkatkan fleksibilitas dan mengurangi kekakuan pada otot dan sendi.
Pijat dapat membantu mengurangi tonus otot dan meningkatkan gerakan di area yang terkena spastisitas.
Pijat dapat membantu mengurangi rasa sakit dan ketidaknyamanan di area yang terkena stroke.
Pijat dapat membantu meningkatkan relaksasi dan mengurangi kecemasan dan depresi, yang umum terjadi setelah stroke.
Pijat dapat membantu meningkatkan kualitas hidup pasien stroke secara keseluruhan dengan mengurangi rasa sakit, meningkatkan fungsi, dan meningkatkan relaksasi.
Pertimbangan Penting:
Sebelum memulai terapi pijat, penting untuk berkonsultasi dengan tenaga kesehatan profesional, seperti dokter atau terapis fisik, untuk memastikan bahwa pijat aman dan sesuai dengan kondisi pasien.
Awali dengan teknik pijat yang lembut dan secara bertahap tingkatkan intensitas dan durasi sesuai toleransi.
Sesuaikan teknik pijat dengan kebutuhan dan preferensi pasien.
Dalam beberapa kasus, pijatan yang dalam dan kuat mungkin tidak sesuai untuk pasien stroke, terutama mereka yang menderita penyakit arteri perifer (PAD) atau hipertensi.